Данное исследование имело своей целью определить целесообразность включения реамберина в базисную терапию диабетического кетоацидоза. Нами обследовано 59 больных сахарным диабетом І типа. У всех больных течение сахарного диабета усложнялось диабетическим кетоацитозом, который сопровождался расстройствами сознания до комы или прекомы. Изучали обмен кислорода в крови, приливающей и оттекающей от мозга, уровень глюкозы и лактата в крови, приливающей и оттекающей от мозга, центральную гемодинамику, психоневрологический статус. Оценивали основные когнитивные функции: устойчивость внимания по шкале Анфимова, вербальную память по методике «10 слов», мышление по методике «исключение понятий». Установлено, что применение реамберина обеспечивает улучшение доставки и увеличение потребления кислорода клетками головного мозга. Нейропротекторное действие реамберина на головной мозг проявляется в ускорении процессов восстановления когнитивных функций как в раннем, так и в отдаленном от перенесенного эпизода мозговой гипоксии периодах.
У світі зареєстровано близько 180 млн. хворих на цукровий дібет (ЦД). За прогнозами Всесвітньої організації охорони здоров’я, до 2025 року їх кількість зросте удвічі [12,15].
Виражені метаболічні зміни, які виникають при цукровому діабеті, є основою для розвитку ускладнень з боку ЦНС [8]. Неврологічні зміни при діабетичному кетоацидозі спостерігаються у 80% хворих, із них 10% поступають у клініку в стані коми [2, 5].
Основу патофізіологічних змін при декомпенсованому цукровому діабеті і розвитку діабетичного кетоацидозу становлять глибокі зміни обміну речовин, в першу чергу вуглеводів, та енергетики клітин [2,11,13]. Значні порушення утилізації глюкози, енергетичного обміну, водно-електролітного й кислотно-лужного стану, транспорту кисню приводять до розладу діяльності життєво важливих органів та систем, у першу чергу ЦНС [8, 14].
У структурі терапевтичного впливу при гіпоксії провідні напрямки – це поліпшення гемодинаміки з метою компенсації порушеного мозкового кровообігу та адекватного забезпечення структур мозку енергетичними субстратами, киснем і захист нейронів від ішемії, збереження їхньої структури, цілісності та функціональної активності [3, 10].
Ці впливи досить тісно пов'язані між собою, але традиційно прийнято вважати, що перший напрямок повинен бути основним, тому що нейрони зберігають свою життєздатність при відновленні гемодинаміки. Проте метаболізм мозку значно впливає на церебральну гемодинаміку, і при його корекції кровонаповнення мозку поліпшується [4].
Тобто, реальна допомога хворим при діабетичній енцефалопатії повинна полягати не тільки в гемодинамічних, але й у метаболічних впливах.
Сучасна медицина володіє великим арсеналом лікарських засобів, що поліпшують біоенергетичні процеси в ЦНС. Коли мова йде про цукровий діабет, для запобігання поліпрагмазії доцільно вибирати препарати, що поєднують ефекти активації метаболізму, поліпшення гемодинаміки та нормалізації вуглеводного обміну. Таким умовам відповідає реамберин – високоактивний стимулятор утилізації кисню і глюкози в умовах ішемії та гіпоксії, який збільшує транспорт та накопичення глюкози в клітинах, що поліпшує аеробний синтез макроергичних сполук та підвищує енергетичні ресурси нейронів, перешкоджаючи їхній загибелі [1, 6, 7, 9].
У зв’язку з вищенаведеним метою нашого дослідження є оцінка нейропротекторного ефекту реамберину у хворих із діабетичним кетоацидозом, у яких є порушення свідомості (прекома, кома).
Матеріали та методи досліджень
Під наглядом перебувало 59 хворих із цукровим діабетом 1 типу (23 чоловіки та 36 жінок) у віці від 17 до 55 років (середній вік 37 років). У всіх хворих перебіг цукрового діабету ускладнювався діабетичним кетоацидозом, який супроводжувався розладами свідомості до коми або прекоми. Залежно від інтенсивної терапії хворі були розділені на дві групи. 1 група (30 осіб) отримувала лікування за традиційною схемою, яка включала регідратацію, корекцію мікроциркуляції, водно-електролітних порушень, інсулінотерапію, лікування інфекційно-запальних захворювань, симптоматичну терапію. Хворим 2 групи (29 осіб) в інтенсивну терапію був включений реамберин. Препарат уводили внутрішньовенно крапельно в дозі 400 мл 1,5% розчину 1 раз у день до 5 доби на тлі традиційної базисної інтенсивної терапії.
Рандомізація дослідження здійснювалася наступним шляхом: 1) випадкове включення пацієнтів у 1 або 2 групу; 2) у процесі роботи призначення препаратів (і, відповідно, включення пацієнтів в одну з груп) та проведення дослідження здійснювались різними дослідниками.
Порівнянність груп забезпечувалася: 1) виключенням пацієнтів із тяжкою соматичною патологією (хронічні захворювання серцево-судинної і дихальної систем, патологія ЦНС); 2) відсутністю достовірних розбіжностей між групами хворих за віком (з обстеження виключали пацієнтів, молодших 17 та старших 55 років) та за ступенем розладів свідомості (прекома та кома).
У всіх хворих вивчали обмін кисню в крові, яка припливає та відтікає від мозку (апарат АBL-620, "Radіometеr", Данія). Визначали рівень глюкози в крові, яка припливає та відтікає від головного мозку, на апараті "Ексан-Г", а також концентрацію лактата в крові, яка припливає та відтікає від мозку, за допомогою стандартних наборів фірми "Lachema" (Чехія). Про центральну гемодинаміку судили за методом інтегральної реографії (М.І.Тищенко). Оцінку психоневрологічного статусу проводили за шкалою Глазго-Піттсбург. Дослідження проводили при госпіталізації у стаціонар, на 1, 2, 3 та 5 добу захворювання. Основні когнітивні функції (стійкість уваги за шкалою Анфімова, вербальна пам'ять за методикою "10 слів", мислення за методикою "виключення понять") оцінювали на 3, 5 та 28 добу від початку лікування.
Отримані в процесі дослідження результати оброблялися на ПК за допомогою програмної системи STATІSTІCA for Wіndows (версія 6.0). Оцінка вірогідності проводилася за t-критерієм Стьюдента.
Результати та їх обговорення
При госпіталізації у відділення інтенсивної терапії стан пацієнтів обох груп ми оцінювали як тяжкий, зумовлений декомпенсацією цукрового діабету по типу кетоацидозу. Порушення газообміну характеризувалося зниженням як парціального тиску кисню в крові, яка припливає до головного мозку (РаО2), так і насичення її киснем (SаО2) (табл. 1).
Гіпоксемія сприяла значному зменшенню вмісту кисню в крові, яка припливає до головного мозку (СаО2). Теоретично це могло бути компенсовано збільшенням серцевого викиду та підвищенням доставки кисню до тканин (3). Проте у пацієнтів як 1, так і 2 груп ми відзначали (табл. 2) зниження ударного обсягу (УО) на 39,3% і на 39,1% нижче норми, серцевого індексу (СІ) – на 14,3% та 11,4%, відповідно, та підвищення загального периферійного опору судин (ЗПОС) на 52,7% та 51,9% вище норми. Це відповідало гіподинамічному типу кровообігу, який не в змозі забезпечити адекватну доставку кисню (DO2). Тому у хворих виявлялась компенсаторна десатурація артеріальної крові, про що свідчили значні артеріовенозна різниця по кисню (АВРО2) та коефіцієнт утилізації кисню (КУО2). Цей компенсаторний механізм дозволяв підтримувати відносно високе споживання кисню тканинами і підтверджувався низьким рівнем парціального тиску кисню в крові, яка відтікає від головного мозку (РjО2).
У хворих 1 групи базисна терапія протягом усього періоду лікування не сприяла нормалізації показників обміну кисню та центральної гемодинаміки.
Так, зниження вмісту кисню в артеріальній крові, яка припливає до головного мозку, на 3 добу спостереження досягало критичних значень (132,5±1,5 мл/л). Порушення оксигенації в легенях, що зберігалося протягом усього періоду лікування, зумовлювало зниження SаО2 в крові, що припливає до головного мозку, а зниження швидкості кровообігу - збільшення АВРО2 за рахунок зменшення РjО2. Зазначений компенсаторний механізм не забезпечував підвищення СаО2, що прогресивно знижувався до 3 доби, коли дефіцит кисню досягав критичних значень. З 5 доби ми відзначали підвищення СаО2 в крові, яка припливає до головного мозку, що клінічно супроводжувалося відновленням основної функції головного мозку - свідомості у більшості хворих.
Зниження на 3 добу до критичних значень СІ (2,5±2,3 л/хв.Ч м2) було зумовлено різким зменшенням УО (до 52,2±2,2 мл). Низький УО не могла компенсувати тахікардія, яка спостерігалась протягом усього періоду лікування. До того ж залишалися високими показники ЗПОС. Початкове зменшення Са О2 та низька продуктивність серця зумовлювали зниження на 3 добу DO2 до 383,2±11,7 мл/хв.Чм2, що було на 40,1% нижче норми. Клінічно це проявлялося уповільненим відновленням вищих нервових функцій.
Протягом усього періоду лікування у хворих 1 групи основне навантаження по забезпеченню тканин необхідною кількістю кисню реалізувалося за рахунок підвищеної десатурації венозної крові.
Ми спостерігали це протягом перших 3 діб, що підтверджувалося показниками АВРО2та КУО2. На 5 добу VO2 збільшувалася до початкового рівня, що, однак, було на 15,4% нижче норми. Імовірно, це було пов'язано з порушенням периферичного кровообігу та різким зменшенням тканинного кровотоку. Так, ЗПОС на 5 добу спостереження перевищував норму на 26,8%. Тому споживання кисню тканинами залишалося низьким протягом усіх 5 діб.
Застосування реамберину сприяло поліпшенню показників обміну кисню, центральної гемодинаміки та функцій ЦНС.
Так, у хворих 2 групи з 1 доби спостереження Са О2 в крові, яка припливає до головного мозку, мав тенденцію до стабільного росту, а на 5 добу спостереження досягав нормальних показників (175,3±2,1 мл/л), що пов'язано зі зростанням показників Sа О2 до 98,2±1,7 %. Одночасно зі зростанням Sа О2 спостерігалося збільшення Ра О2 до 86,3±1,4 мм рт.ст., що свідчило про поліпшення газообмінної функції легень.
При застосуванні реамберину ми відзначали збільшення УО, який на 5 добу був близький до норми при стабільному зниження ЗПОС із 2 доби. Це приводило до зміни гемодинамічного профілю, спочатку на нормодинамічний, а потім на гіпердинамічний тип. У зв'язку зі збільшенням продуктивності серця та підвищенням показника Са О2 з 3 доби (168,5±1,3мл/л) спостерігалося зростання DO2, яка досягала максимальних значень на 4 добу, що було зумовлено значним збільшенням СІ.
Споживання кисню на тлі проведеної терапії постійно підвищувалося і на 5 добу складало 212,2±8,3 мл/хв.Чм2. Після 3 доби спостерігалося зниження ролі десатурації артеріальної крові в компенсації гіпоксії тканин у зв'язку з початком гемодинамічної компенсації гіпоксії. На 5 добу АВРО2 склала 53,7±1,4 мл/л, а КУО2 - 30,7±1,7%. Збільшення РjО2 до 43,5±1,7 мм рт.ст. на тлі нормалізації периферичного кровообігу дозволяло думати про зниження кисневого боргу організму при ще підвищених значеннях DO2 (689,4±10,5 мл/хв.Чм2) та VO2 (212,2±8,3 мл/хв.Чм2).
Таким чином, під впливом реамберину поліпшувалася DO2 до тканин і до клітин головного мозку, зокрема, нормалізувалося VO2, що дозволяло зменшити ступінь гіпоксичного ушкодження головного мозку та поліпшити утилізацію кисню його клітинами.
Для підтвердження метаболічних порушень у клітінах головного мозку ми проаналізували динаміку рівнів глюкози і лактату в крові, яка припливає та відтікає від мозку (табл. 3).
На всіх етапах показник Глюкоза J був меншим, ніж Глюкоза A. Це свідчило про активне споживання глюкози клітинами головного мозку. Проте проведений аналіз протягом усього періоду спостереження вірогідно не виявив впливу реамберину на нормалізацію глікемії в порівнянні з 1 групою. При аналізі динаміки показника ЛактатуА ми спостерігали більш суттєве його зниження на 3-ю добу у 2 групі хворих, ніж у 1, що вказувало на тенденцію до зменшення тканинної гіпоксії. Падіння концентрації лактату в крові, яка припливає до головного мозку, свідчило про нормалізацію обмінних процесів під впливом реамберину як в організмі в цілому, так й у головному мозку зокрема.
Позитивні зміни гемодинамічних та метаболічних показників підтверджувалися порівняльною оцінкою когнітивних функцій. На 3 добу в обох групах відзначався початково низький рівень коефіцієнта стійкості уваги (КСУ) (рис.1).
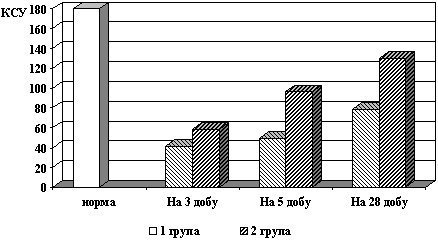
Рис.1. Динаміка стійкості уваги
на етапах дослідження
В основній групі хворих КСУ на 3 добу стабільно перевищував його значення у пацієнтів контрольної групи. Визначався достовірний ріст КСУ від його рівня на 3-ю добу на 5 та 28 добі відповідно на 30,2% та 67,9%.
При дослідженні вербальної пам'яті у 2 групі відзначався достовірний ріст кількості правильних повторень, що проявлявся в прискоренні запам'ятовування та збільшенні кількості слів, які запам'ятовувались правильно, на 28 добу. При порівнянні 1 та 2 груп відзначалося достовірне (р<0,01) перевищення обсягу та швидкості запам'ятовування на 3 та 5 добу у хворих, що одержували реамберин (рис. 2, 3).
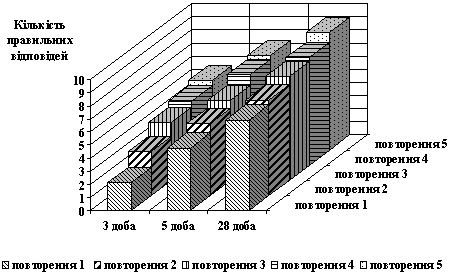
Рис. 2. Динаміка короткочасної вербальної пам’яті на етапах дослідження в контрольній групі хворих
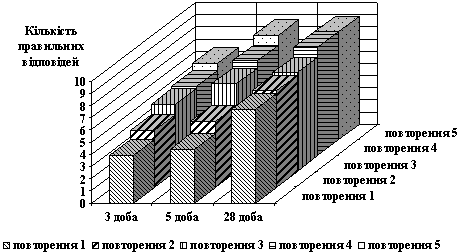
Рис. 3. Динаміка короткочасної вербальної пам’яті на етапах дослідження в основній групі хворих
На тлі традиційної терапії з 3 по 28 добу від моменту спостереження темп відновлення розумових процесів був нижчим, ніж у хворих, яким вводили реамберин (рис.4).
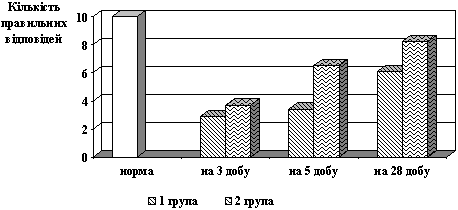
Рис. 4. Динаміка процесів мислення
на етапах дослідження
Під впливом реамберину відбувалося зростання кількості правильних відповідей на 5 та 28 добу спостереження, відповідно на 45,8% та 73,8%, що свідчить про краще збереження розумових процесів після перенесеного епізоду мозкової гіпоксії.
Таким чином, при використанні реамберину відзначалося покращення психофізіологічних характеристик, що проявляється зростанням стійкості уваги, поліпшенням процесів мислення та пам'яті.
Висновки
- Застосування реамберину у хворих із діабетичним кетоацидозом дозволяє утримати нормодинамічний з наступною зміною на гіпердинамічний тип кровообігу.
- У хворих із діабетичним кетоацидозом, який ускладнився прекомою та комою, реамберин забезпечує поліпшення доставки та збільшення споживання кисню клітинами головного мозку.
- Захисна, нейропротективна дія реамберину на головний мозок у хворих із кетоацидотичною прекомою та комою проявляється у прискоренні процесів відновлення когнітивних функцій як у ранньому, так й у віддаленому від перенесеного епізоду мозкової гіпоксії періодах.
Список літератури
- Афанасьев В.В. Клиническая фармакология реамберина (очерк). – С.Пб., 2005. – 44 с.
- Богданович В.Л. Интенсивная и неотложная терапия в эндокринологии. - Новгород: изд-во НГМА, 2000. – 324 с.
- Болякина Г.К., Еникеева Д.А., Каменская М.А. Механизмы и возможные пути коррекции вторичных повреждений мозга // Новости науки и техн. Сер. Мед. Вып. Реаниматология. Интенсивная терапия. Анестезиология ВИНИТИ. – 1997. - №2. – С. 11-21.
- Бурчинский С.Г. Современные подходы к нейропротекции // Новости медицины и фармации. -2004. - №10-11. – С.6-7.
- Жданов Г.Г., Генина Н.В. Интенсивная терапия декомпенсированного сахарного диабета // Вестник интенсивной терапии. – 2001. - №3. - С. 45-50.
- Ивницкий Ю.Ю., Головко А.И., Сафронов Г.А. Янтарная кислота в системе средств метаболической коррекции функционального состояния и резистентности организма. – С.Пб.: „Лань”, 1998. – 82с.
- Исаков В.А., Сологуб Т.В., Коваленко А.Л. Реамберин в терапии критических состояний. – С.Пб., 2001.- 157 с.
- Калинин А.П., Котов С.В. Неврологические расстройства при эндокринных заболеваниях. – М.: Медицина, 2001. – 272 с.
- Клигуненко Е.Н. Реамберин – новый органопротектор при критических состояниях: Метод. рекомендации. – Днепропетровск, 2004. – 28 с.
- Лукьянова Л.Д. Гипоксия при патологиях. Молекулярные механизмы и принципы коррекции // Перфторорганические соединения в биологии и медицине: Сб. научн. тр. – Пущино: ОНТИ ПНЦ РАН, 2001. – С. 56-69.
- Маньковский Б.Н. Неотложные состояния при сахарном диабете // Мистецтво лікування. – 2004. - №9. – С. 86-91.
- Тронько Н.Д. Государственная комплексная программа “Сахарный диабет” // Доктор. – 2003. - №5. – С. 9-10.
- American Diabetes Association:Clinical Practice Recommendations // Diabetes Care. - 2004. - Vol. 27, Suppl. 1. – P. 5-110.
- Hyperglycemic crises in patients with diabetes mellitus // Diabetes Care. – 2001. – Vol. 24, N1. – P. 154-161.
- Zimmet P., McCarty D., De Courten M. The global epidemiology of non-insulin-dependent diabetes mellitus and the metabolic syndrome // J.Diabetes Complications. – 1997. - N11. – P. 60-68.